Was ist eine Präeklampsie?
Eine Präeklampsie ist eine ernsthafte Schwangerschaftserkrankung, die sowohl für die werdende Mutter als auch für das ungeborene Kind gefährlich werden kann. Die Erkrankung zeigt sich durch das gleichzeitige Auftreten von Bluthochdruck über 140/90 mmHg und Organschäden, meist der Nieren mit erhöhter Eiweißausscheidung im Urin.
Diese schwangerschaftsspezifische Erkrankung gehört zur Gruppe der hypertensiven Schwangerschaftserkrankungen (Erkrankung mit erhöhtem Blutdruck) und tritt ausschließlich während der Schwangerschaft oder im Wochenbett auf. Die Präeklampsie entwickelt sich normalerweise erst nach der 20. Schwangerschaftswoche, wobei die meisten Fälle nach der 34. Woche diagnostiziert werden. In seltenen Fällen kann sie auch erst nach der Entbindung auftreten – meist in den ersten vier Tagen, manchmal allerdings sogar bis zu sechs Wochen nach der Geburt.
Die Zahlen sind durchaus besorgniserregend: In Europa erkranken jährlich etwa zwei Prozent aller Schwangeren an einer Präeklampsie. Andere medizinische Quellen geben eine Häufigkeit von zwei bis fünf Prozent an. Grund genug, um sich mit möglichen Anzeichen und Symptomen zu beschäftigen, damit ihr beim kleinsten Verdacht ärztliche Hilfe in Anspruch nehmen könnt.
Angstdiagnose in der Schwangerschaft
Auch wenn das Thema ganz sicher erst einmal Angst verursacht: Ihr seid damit nicht allein – und (vor allen Dingen) in Deutschland sehr gut versorgt. Präeklampsie lässt sich heute häufig früh erkennen. Und selbst wenn sich ein Verdacht bestätigt, gibt es klare Behandlungswege. Engmaschige Kontrollen, Medikamente, ggf. eine Überwachung im Krankenhaus – und wenn nötig wird die Geburt so geplant, dass Mutter und Baby bestmöglich geschützt sind.
Wichtig ist vor allem: Warnzeichen ernst nehmen, lieber einmal zu viel abklären lassen, als einmal zu wenig. Genau dabei soll euch dieser Artikel helfen – mit verständlichen Infos, damit ihr euch sicherer fühlt und wisst, wann ihr handeln solltet.
Also lasst euch bitte nicht von all den unschönen Dingen, die ihr hier lesen werdet, erschlagen. Nehmt sie für euch als wichtiges Wissen mit. Wissen hat schon Welten versetzt. Und in den allermeisten Fällen schlimme Dinge verhindert. 🤗
Schweregrade und betroffene Organe
Die Erkrankung kann unterschiedlich stark ausgeprägt sein. Bei einer schweren Präeklampsie können verschiedene Organsysteme in Mitleidenschaft gezogen werden:
- Nieren mit vermehrter Eiweißausscheidung
- Leber mit erhöhten Leberwerten
- Gehirn mit Kopfschmerzen und Sehstörungen
- Lunge
- Blutgerinnung
- Plazenta
Gefährliche Komplikationen
Die Präeklampsie kann zu zwei lebensbedrohlichen Komplikationen führen, die sofortiges medizinisches Handeln erfordern:
Eklampsie: Dabei handelt es sich um Krampfanfälle, die bei Frauen mit Präeklampsie auftreten können. In diesen Fällen ist eine schnelle Reaktion und Behandlung absolut unerlässlich. Es besteht Lebensgefahr.
HELLP-Syndrom: Diese akute, schwer verlaufende Sonderform betrifft vor allem die Leber. Die Abkürzung steht für Hemolysis (Blutzerfall), Elevated Liver Enzymes (erhöhte Leberenzyme) und Low Platelets (niedrige Blutplättchenzahl). Es stellt einen medizinischen Notfall dar und kann für Mutter und Kind lebensbedrohlich werden.
Der umgangssprachlich oft verwendete Begriff “Schwangerschaftsvergiftung” ist übrigens irreführend, da die Erkrankung nichts mit einer tatsächlichen Vergiftung zu tun hat. Früher wurden auch Bezeichnungen wie EPH-Gestose, Spätgestose oder Schwangerschaftstoxikose verwendet.
Die einzige Möglichkeit, eine Präeklampsie ursächlich zu behandeln, ist die Entbindung. Nach der 37. Schwangerschaftswoche wird deshalb meist die Geburt eingeleitet. Auch bei schwerer Präeklampsie ab der 34. Woche wird eine zügige Entbindung erwogen. Bei einem HELLP-Syndrom kann sogar eine sofortige Geburtseinleitung notwendig werden.
Welche Symptome deuten auf eine Präeklampsie hin?
Die Anzeichen einer Präeklampsie können tückisch sein – sie entwickeln sich oft schleichend und werden leicht übersehen. Meist tritt die Erkrankung erst nach der 20. bis 24. Schwangerschaftswoche auf, manchmal sogar erst gegen Ende der Schwangerschaft. Achtet auf die folgenden Warnsignale, die auf eine Präeklampsie hindeuten können.
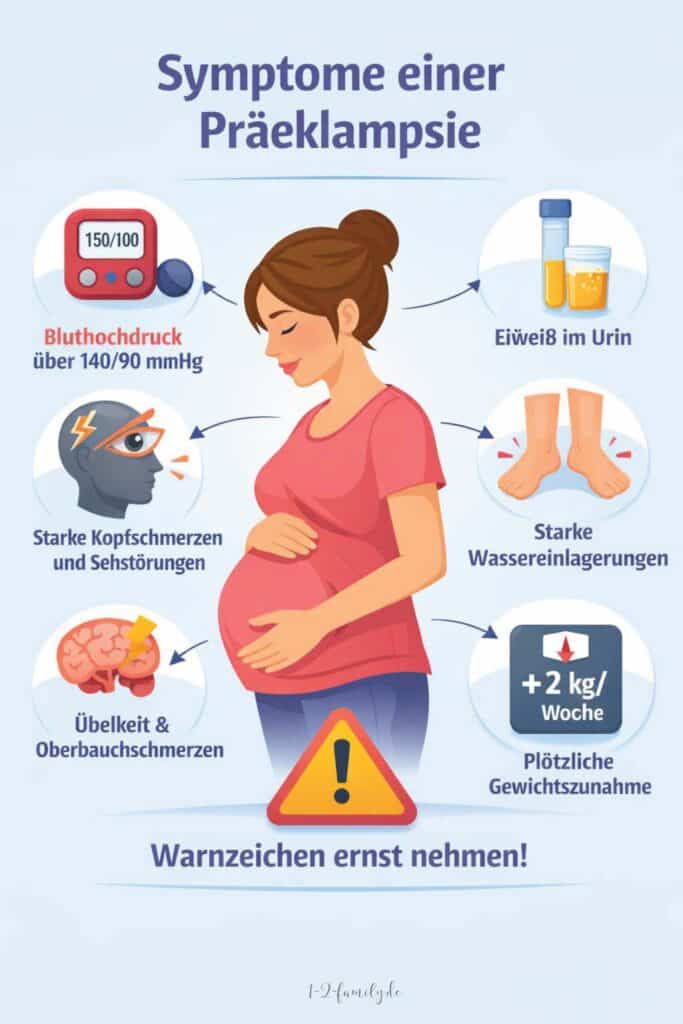
Bluthochdruck über 140/90 mmHg
Der erhöhte Blutdruck ist das zentrale Symptom der Präeklampsie. Von Schwangerschaftshypertonie sprechen Ärzte, wenn die Werte über 140/90 mmHg liegen. Dieser Bluthochdruck tritt entweder neu auf oder verschlimmert sich deutlich während der Schwangerschaft. Bei euren Vorsorgeuntersuchungen wird der Blutdruck daher regelmäßig kontrolliert.
Wichtig zu wissen: Ein erhöhter Blutdruck allein bedeutet noch keine Präeklampsie – erst wenn zusätzlich Organschäden diagnostiziert werden, handelt es sich tatsächlich um diese Erkrankung.
Eiweiß im Urin (Proteinurie)
Die erhöhte Eiweißausscheidung im Urin ist ein weiteres sehr typisches Symptom der Präeklampsie. Sie entsteht durch eine Nierenfunktionsstörung und wird bei den Vorsorgeuntersuchungen durch Urintests festgestellt. Als kritischer Wert gilt eine Proteinurie von mehr als 300 mg innerhalb von 24 Stunden, oder ein entsprechender Nachweis im Teststreifen.
Manchmal kann der Urin dabei schaumig aussehen – ein Hinweis auf den erhöhten Eiweißgehalt.
Kopfschmerzen, Sehstörungen, Übelkeit
Anhaltende starke Kopfschmerzen, die mit üblichen Schmerzmitteln nicht besser werden, sind ein deutliches Warnsignal. Sehstörungen können sich als verschwommenes Sehen, Augenflimmern, dunkle Bereiche im Gesichtsfeld oder Doppeltsehen äußern.
Zudem können Lichtempfindlichkeit, Übelkeit und Erbrechen auftreten. Besonders Schmerzen im rechten Oberbauch sind ein wichtiges Warnsignal und können auf eine Leberbeteiligung oder ein HELLP-Syndrom hinweisen. Bei solchen Symptomen solltet ihr umgehend ärztliche Hilfe suchen.
Wassereinlagerungen (Ödeme)
Wassereinlagerungen zeigen sich durch sichtbare Schwellungen an Händen, Füßen und im Gesicht. Typischerweise sind an den Beinen keine Knöchel mehr erkennbar.
Während leichte Schwellungen in der Schwangerschaft normal sein können, sind plötzlich auftretende oder starke Ödeme, besonders im Gesicht, ein Warnzeichen. Diese Wassereinlagerungen können durch eine gestörte Nierenfunktion entstehen und zu einer verminderten Urinausscheidung führen.
Plötzliche Gewichtszunahme
Eine schnelle und ungewöhnlich starke Gewichtszunahme von mehr als einem Kilogramm pro Woche, im letzten Schwangerschaftsdrittel, ist verdächtig. Diese rasche Zunahme hängt meist mit Wassereinlagerungen zusammen.
Wenn ihr bemerkt, dass ihr innerhalb kurzer Zeit deutlich an Gewicht zunehmt, solltet ihr das mit eurer Ärztin oder eurem Arzt besprechen – besonders wenn gleichzeitig andere Symptome auftreten.
Solltet ihr eines oder mehrere dieser Anzeichen bei euch bemerken, zögert nicht, sofort ärztliche Hilfe in Anspruch zu nehmen. Insbesondere bei plötzlichen starken Kopfschmerzen, Sehstörungen oder Oberbauchschmerzen ist schnelles Handeln erforderlich.
Warum entsteht eine Präeklampsie?
Die Ursachen der Präeklampsie geben Wissenschaftlern bis heute Rätsel auf. Obwohl Forscher weltweit intensiv an diesem Thema arbeiten, sind die genauen Auslöser dieser komplexen Schwangerschaftserkrankung noch nicht vollständig entschlüsselt. Was allerdings klar ist: Verschiedene Faktoren spielen zusammen und erhöhen das Risiko erheblich.
Mehrere gesicherte Risikofaktoren sind bereits bekannt. Wissenschaftler vermuten, dass genetische und immunologische Faktoren zusammenwirken und schließlich zu dieser vielschichtigen Erkrankung führen.
Probleme bei der Plazentaentwicklung
Der Hauptauslöser der Präeklampsie liegt wahrscheinlich in einer frühen Störung der Plazentaentwicklung. Schon gegen Ende des ersten Schwangerschaftsdrittels, kann es zu Problemen kommen. Die Abläufe, bei denen etwas schiefläuft, sind komplex und tragen teils kryptische und komplizierte Namen.
Grob aber sachlich übersetzt, kann man sich merken, dass die Entwicklung des Gefäßsystems der Plazenta gestört wurde. Die Folge ist eine unzureichende Durchblutung der Plazenta. Aus diesem Grund setzt der Körper ganz bestimmte Botenstoffe frei. Und genau diese Botenstoffe können leider in den mütterlichen Kreislauf gelangen – und dort Gefäße und Organe schädigen.
Vorerkrankungen erhöhen das Risiko deutlich
Frauen mit bestimmten Grunderkrankungen sollten besonders aufmerksam sein. Ihr Risiko, eine Präeklampsie zu entwickeln, ist deutlich erhöht. Zu diesen Vorerkrankungen gehören:
- Bluthochdruck, der bereits vor der Schwangerschaft bestand
- Diabetes mellitus – auch Schwangerschaftsdiabetes
- Nierenerkrankungen
- Autoimmunerkrankungen wie systemischer Lupus erythematodes
- Antiphospholipid-Antikörper-Syndrom (eine Autoimmunerkrankung mit erhöhtem Thromboserisiko)
- Blutgerinnungsstörungen
- Lebererkrankungen
- Starkes Übergewicht (besonders bei einem BMI über 35)
Falls ihr an einer dieser Erkrankungen leidet, sprecht unbedingt mit eurer Ärztin oder eurem Arzt über die besonderen Vorsichtsmaßnahmen während der Schwangerschaft.
Erstschwangere und Mehrlingsschwangerschaften im Fokus
Frauen, die ihr erstes Kind erwarten, tragen ein höheres Risiko als erfahrene Mütter. Bis zu 35,2% der Erstgebärenden entwickeln eine schwangerschaftsinduzierte Hypertonie (Bluthochdruck während der Schwangerschaft), im Vergleich zu 20,4% bei Mehrgebärenden.
Auch Mehrlingsschwangerschaften sind relativ häufig betroffen. Die körperliche Belastung durch mehr als ein Baby im Bauch erhöht leider auch das statistische Risiko für Bluthochdruck und Präeklampsie. Besonders betroffen sind Frauen mit Zwillingen nach künstlicher Befruchtung (IVF) und bei höhergradigen Mehrlingen. Diese Schwangerschaften werden ärztlich eng begleitet.
Familiengeschichte spielt eine Rolle
Präeklampsie kann in Familien gehäuft auftreten – das haben gleich mehrere Studien eindeutig belegt. Falls eure Mutter oder Schwester eine Präeklampsie hatte, solltet ihr eurer Ärztin oder eurem Arzt davon erzählen.
Das Alter macht einen Unterschied
Je älter die werdende Mutter, desto höher das theoretische Präeklampsie-Risiko. Schwangere Frauen über 35 Jahre sind deutlich häufiger betroffen. Aber auch sehr junge Frauen unter 18 Jahren können ein erhöhtes Risiko haben.
Wie wird eine Präeklampsie diagnostiziert?
Die frühzeitige Erkennung einer Präeklampsie kann für euch und euer Baby lebensrettend sein. Deshalb sind die regelmäßigen Vorsorgeuntersuchungen während der Schwangerschaft so wichtig – sie sind speziell darauf ausgerichtet, erste Anzeichen dieser Erkrankung rechtzeitig zu entdecken – und bei Bedarf eine schnelle Behandlung einzuleiten.
Regelmäßige Blutdruckmessung
Bei jeder Vorsorgeuntersuchung wird euer Blutdruck routinemäßig gemessen, da erhöhte Werte oft das erste Warnsignal für eine mögliche Präeklampsie darstellen. Ein Bluthochdruck liegt vor, wenn der obere Wert 140 mmHg oder höher und der untere Wert 90 mmHg oder höher liegt. Bei auffälligen Messungen erfolgt meist eine Kontrollmessung nach vier Stunden, um die Diagnose zu bestätigen.
Viele Betroffene spüren einen erhöhten Blutdruck übrigens erst einmal gar nicht. Beschwerden treten oft erst bei sehr hohen Werten auf. Falls ihr schon vor der Schwangerschaft einen bekannten Bluthochdruck hattet, solltet ihr eure Werte während der Schwangerschaft besonders engmaschig überwachen lassen.
Urinuntersuchung auf Eiweiß
Der Urintest mit einem einfachen Teststreifen gehört zu jeder Vorsorgeuntersuchung dazu. Gerade in der späteren Schwangerschaft ist diese Kontrolle besonders wichtig, da erhöhte Eiweißwerte auf eine eingeschränkte Nierenfunktion hinweisen können.
Sollte der Teststreifen auffällig sein, wird meist eine zusätzliche Urinprobe für eine genauere Laboruntersuchung eingeschickt. Manchmal wird auch eine 24-Stunden-Sammelurinprobe angeordnet, um die exakte Eiweißmenge zu bestimmen.
Bluttests zur Organfunktion
Falls der Verdacht auf eine Präeklampsie besteht, werden verschiedene Blutwerte kontrolliert:
- Nierenfunktionswerte
- Leberwerte
- Anzahl der Blutplättchen (Thrombozyten)
- Blutgerinnungswerte
Diese Untersuchungen helfen dabei, den Schweregrad der Erkrankung einzuschätzen und mögliche Organschäden frühzeitig zu erkennen. Besonders wichtig werden diese Tests, wenn bereits erhöhter Blutdruck oder Eiweiß im Urin festgestellt wurden.
Ultraschall zur Kontrolle des Kindes
Da eine Präeklampsie häufig mit einer Wachstumsverzögerung des Babys einhergeht, spielt der Ultraschall eine wichtige Rolle bei der Überwachung. Dabei werden verschiedene Dinge überprüft:
- Größe und geschätztes Gewicht eures Babys
- Menge des Fruchtwassers
- Bewegungen und Muskelspannung des Kindes
- Herzfrequenz und allgemeine Vitalzeichen
Zusätzlich können spezielle Doppler-Ultraschalluntersuchungen durchgeführt werden, um die Durchblutung der Plazenta zu beurteilen.
Präeklampsie-Screening im 1. Trimester
Heute gibt es schon im ersten Schwangerschaftsdrittel die Möglichkeit, euer persönliches Risiko für eine Präeklampsie einzuschätzen. Das Ersttrimester-Screening zwischen der 11. und 14. Schwangerschaftswoche umfasst:
- Befragung zu Risikofaktoren
- Blutdruckmessung an beiden Armen
- Doppler-Ultraschall der Gebärmutterarterien
- Bestimmung des Placental Growth Factor (PlGF) im Blut
Mit diesem Verfahren können etwa 90% der frühen Präeklampsien (vor der 34. SSW) und 47-70% der späten Präeklampsien erkannt werden. Bei erhöhtem Risiko empfehlen Ärzte oft die tägliche Einnahme von 150 mg Acetylsalicylsäure (ASS). Auf diese Weise konnte in Studien etwa 60% der frühen Präeklampsien verhindert werden.
Diese Vorsorgeuntersuchungen mögen manchmal lästig erscheinen, aber sie sind ein wichtiger Schutz für euch und euer Baby. Scheut euch nicht, bei Fragen oder Unsicherheiten eure Ärztin oder euren Arzt anzusprechen.
Behandlungsmöglichkeiten bei Präeklampsie
Die Behandlung einer Präeklampsie richtet sich ganz nach dem Schweregrad der Erkrankung. Während leichte Formen oft mit Schonung und Überwachung behandelt werden können, erfordern schwere Verläufe eine intensive medizinische Betreuung. Die einzige wirklich heilende Therapie ist jedoch die Entbindung.
Körperliche Schonung und Stressvermeidung
Bei einer leichten Präeklampsie steht zuerst einmal die körperliche Ruhe im Vordergrund. Ärzte empfehlen betroffenen Frauen häufig, Stress zu reduzieren und ihre täglichen Aktivitäten deutlich einzuschränken. Eine Krankschreibung kann notwendig werden, damit ihr euch die nötige Erholung gönnen könnt. Diese Maßnahmen klingen simpel, können aber schon einen wichtigen Beitrag zur Stabilisierung leisten.
Medikamentöse Blutdrucksenkung
Sobald der Blutdruck dauerhaft über 140/90 liegt, kann es sinnvoll sein, Medikamente einzusetzen, um ihn zu senken. Häufig wird dann zuerst α-Methyldopa empfohlen. Wenn das nicht passt oder nicht ausreicht, kommen manchmal auch andere Blutdruckmittel infrage – zum Beispiel bestimmte Betablocker oder Kalziumkanalblocker wie Nifedipin. Ziel ist dabei meist, den Blutdruck in einen Bereich zu bringen, der als sicherer gilt: ungefähr 130–150 beim oberen Wert und 80–100 beim unteren Wert.
Magnesium gegen Krampfanfälle
Bei schwerer Präeklampsie wird Magnesiumsulfat über die Vene verabreicht – und das ist das wichtigste Mittel zur Vorbeugung gefährlicher eklamptischer Anfälle (Krampfanfälle). Diese Behandlung sollte bis zu 48 Stunden nach der Entbindung fortgesetzt werden. Das Magnesium wirkt direkt auf die neuromuskuläre Übertragung (Signal von den Nerven an den Muskel) und senkt so das Risiko für Krampfanfälle erheblich.
Stationäre Überwachung
Die meisten Frauen mit einer Präeklampsie werden ins Krankenhaus eingewiesen. Spätestens bei einer schweren Form oder ab Blutdruckwerten von 150/100 mmHg, ist eine stationäre Behandlung unumgänglich. Dort überwachen die Ärzte engmaschig euren Blutdruck, die Urinausscheidung und die Herzfrequenz eures Babys.
Die Entbindung als einzige Heilung
Die Entbindung bleibt die einzige ursächliche Therapie der Präeklampsie. Nach der vollendeten 37. Schwangerschaftswoche wird normalerweise die Geburt eingeleitet. Bei bestimmten Komplikationen erfolgt die Entbindung aber auch früher: bei Eklampsie, schwerer Präeklampsie ab der 34. Schwangerschaftswoche, zunehmendem Organproblemen, HELLP-Syndrom oder wenn das Baby in Gefahr ist.
Diese Entscheidung ist nie leicht, aber sie kann lebensrettend sein – sowohl für euch als auch für euer Kind.
FAQs zur Präeklampsie
Wir hoffen sehr, dass dir unser Artikel gefallen hat. Vielleicht hat er dir geholfen, eine Frage zu beantworten. Oder er hat dich nachdenklich, traurig oder fröhlich gestimmt. Wir freuen uns jederzeit über deine Rückmeldung oder Anregung per Kommentar, Email oder Social-Media. Gerne kannst du uns auf Facebook, Pinterest oder Flipboard folgen. Wir freuen uns auch dich! 🤗
Wichtiger Hinweis zu Gesundheits-Themen:
Wir recherchieren und prüfen unsere Beiträge intensiv und sorgfältig. Dabei nutzen wir ausschließlich vertrauenswürdige Quellen. Trotzdem seid euch bitte bewusst, dass letztlich weder gute Ratschläge oder Informationen, eine Betreuung durch medizinisches Fachpersonal ersetzen können. In akuten medizinischen Situationen, oder bei Verdacht darauf, wendet euch bitte an einen Arzt / eine Ärztin, an eure Hebamme / euren Entbindungspfleger, oder an eure Apothekerin / euren Apotheker des Vertrauens, damit man euch ganz individuell unterstützen kann.





